医療提供体制の改革の基本的方向
− 「医療提供体制の改革に関する検討チーム」中間まとめ −
平成14年8月
厚生労働省
医療提供体制の改革の基本的方向
− 「医療提供体制の改革に関する検討チーム」中間まとめ −
| 厚生労働省においては、本年3月8日に、厚生労働大臣を本部長とする「医療制度改革推進本部」を設置し、医療制度改革に関する諸課題について検討を行ってきている。医療提供体制については、推進本部のもとに「医療提供体制の改革に関する検討チーム」を設け検討を行ってきたが、今後の「あるべき医療の姿」の実現のため、現段階での改革の基本的方向を中間的にまとめ、これを公表するものである。 |
医療は、国民生活に深く関わるサービスであり、医療制度改革を進める上では、改革の理念・今後の医療の目指すべき姿、とりわけ、国民に提供される医療サービスの将来像について合意を得るとともに、個々の改革を明示することが重要である。
このため、昨年9月に「21世紀の医療提供の姿」(厚生労働省試案)を公表し、医療提供体制の現状と課題の分析を行い、厚生労働省として初めて医療の将来像(イメージ)を提示するとともに、その実現に向けて、当面取り組むべき施策・それぞれの改革スケジュールを具体的に提示した。
この厚生労働省試案に沿って、これまでも医療提供体制の改革に着実に取り組んでいるところであるが、この間に達成された成果を踏まえ、さらに、国民の医療に対する安心と信頼を確保するため、改革の一層の推進を図ることが重要である。
今回、現時点における改革の基本的方向(試案)を提示するが、今後、あるべき医療の姿の実現に向けて国民各層の幅広い意見をいただき、新たな医療提供体制の改革のビジョンを今年度中にとりまとめることとする。
新しい時代の要請に応え、患者本位の医療提供体制を確立するため、医療提供体制の改革を、
I 医療に関する情報提供の推進
II 安全で、安心できる医療の再構築
III 質の高い効率的な医療提供体制の構築:機能分化・重点化・効率化
IV 医療を担うマンパワーの確保・資質の向上
V 環境の変化等に対応した医療の見直し
VI 地域医療・生命の世紀の医療を支える基盤の整備
の3つの視点に沿って進める。
このため、医療提供体制については、法律のみならず、公的補助、税制による支援、診療報酬等による経済的評価、公的融資、関係団体との共同した取組など、総合的に施策を推進する。
あわせて、厚生労働省の医療提供体制担当部局の組織の在り方についても検討する。
┌
|
|
|
|
|
|
|
|
|
|
└ |
厚生労働省の医療提供体制担当部局の組織の見直し
医療提供体制の今後の改革推進のため、時代のニーズに対応した行政組織となるように現在の組織機構を見直し、的確かつ、迅速に政策の企画・立案及び実施が図られるような組織への再編を検討する
<組織再編の視点>
(1) 総合的な医療政策の企画立案
(2) 情報基盤の整備
(3) 国民のニーズに即した医療サービスの普及等
(4) 安全・安心な医療の確保
(5) 一体的かつ整合のとれたマンパワー政策の実施
(6) 医療技術開発の促進 |
┐
|
|
|
|
|
|
|
|
|
|
┘ |
I 医療に関する情報提供の推進
| ○ |
患者の視点を尊重した医療の提供を推進するため、国民が容易に医療に関する情報にアクセスでき、医療機関、治療方法等を自ら選択できる環境整備を進める。 |
| ○ |
また、患者が身近なところで医療に関し専門的に相談できる体制の整備を検討する。 |
|
- (1) 公的機関等による医療機関情報の提供の促進
現状:
| ○ |
本年4月に広告規制を大幅に緩和。また、昨年から社会福祉・医療事業団のWAM NETにより、インターネット上で全国の医療機関情報の提供を開始。 |
| ○ |
一部の都道府県では、医療機能調査に基づく医療機関情報を、医療計画において住民に提供。 |
| ○ |
(財)日本医療機能評価機構が実施する評価について、平成18年度末で2,000病院の受審を目指す普及目標を設定。近時、受審申請数が大幅に増加(平成13年度の受審申請病院数478。平成9年度よりの累積申請数1,365(8月9日)。)。 |
| ○ |
9月より、(財)日本医療機能評価機構のHPにおいて、認定病院の評価結果について原則公表。 |
改革の方向:
| ○ |
国民がより多くの医療機関情報を得られるよう、インターネット等を通じた公的機関等による適切な情報提供の充実・促進を図る。 |
| ○ |
このため、「インターネット等による医療情報に関する検討会」において年内を目途に結論をまとめる。 |
| ○ |
また、(財)日本医療機能評価機構による評価の受審の促進を図る。 |
(2) 診療情報の提供の促進
現状:
| ○ |
平成13年の医療法改正により、カルテ等診療に関する諸記録を提供できる旨を広告可能に。 |
| ○ |
平成12年度以降、3年を目途として診療情報の提供のための環境整備を行うこととされ、これに努めた結果、現在、多くの医療機関が何らかの形で診療情報を提供。 |
改革の方向:
| ○ |
診療に関する情報提供を推進するため、個人情報保護法案の状況等も踏まえながら、情報提供に関するルールの整備などを行う。
このため、「診療に関する情報提供等の在り方に関する検討会」において年度内に結論をまとめる。 |
(3) 根拠に基づく医療(EBM:Evidence-based Medicine)の推進、診療ガイドラインの整備
現状:
| ○ |
学会等による診療ガイドラインの作成支援を行い、優先10疾患について完成。 |
| ○ |
本年度から、(財)日本医療機能評価機構において診療ガイドライン等のデータベース構築に着手。 |
改革の方向:
| ○ |
平成16年度より、EBMデータベースの運用を開始する。これに合わせて、平成15年度末までに、まず優先20疾患について診療ガイドラインの完成を目指す。 |
| ○ |
最新の標準的診療ガイドラインについて、患者自らが情報を得られるようにし、医師等と対話しながら、両者の信頼関係の下に、患者自身が納得して治療方法等を選択できるよう環境整備を進める。 |
| ○ |
このため、各ガイドラインについて、医療関係者向けに加えて国民向けのものを作成し、インターネット等により国民に対し提供を行う。 |
(4) 医療に関する相談への対応体制の整備
現状:
| ○ |
患者が医療に関して身近に相談できる体制が十分に確保されていない。 |
| ○ |
都道府県医師会等においては、診療情報開示等に対応する窓口を設置。 |
改革の方向:
| ○ |
医療安全対策として、患者が納得して医療を受けられるよう、患者が身近な地域で医療に関する相談をできる体制を整える。 |
| ○ |
このため、患者に身近な二次医療圏や都道府県等において、医療に関し専門的に相談を受け適切な対応を行う窓口体制の整備を検討する。 |
II 安全で、安心できる医療の再構築
| ○ |
国民から安心され、信頼される医療を実現するため、医療安全対策を推進する。 |
| ○ |
また、平成13年度に策定したメディカル・フロンティア戦略(働き盛りの国民にとっての二大死因であるがん、心筋梗塞、要介護状態の大きな要因である脳卒中、痴呆、骨折の予防・治療成績の向上等を図る総合戦略)を着実に推進する。 |
|
- (1) 医療安全対策の推進
現状:
| ○ |
平成13年10月より、医療機関等における安全対策を推進するため、特定機能病院等からヒヤリ・ハット事例を収集・分析し、その改善方策等を広く医療機関等へ提供を行う「医療安全対策ネットワーク整備事業」を展開。 |
| ○ |
平成14年4月に、幅広い有識者から構成された「医療安全対策検討会議」において、今後の医療安全対策の基本的方向性と国が緊急に取り組むべき課題を取りまとめた「医療安全推進総合対策」を策定。 |
改革の方向:
| ○ |
「医療安全推進総合対策」において、国として当面取り組むべき課題とされた事項を着実に実施する。 |
| ○ |
本年10月から、全ての病院及び有床診療所における医療安全管理体制の充実を図るため、(1)安全管理指針の整備、(2)安全管理委員会の開催、(3)事故の院内報告制度等の実施、(4)安全管理研修の実施を義務付ける(同時に、診療報酬上の減算措置を導入する)。 |
| ○ |
さらに、平成15年4月から、特定機能病院及び臨床研修指定病院における安全管理体制の一層の強化を図るため、(1)安全管理者の設置、(2)安全管理部門の設置、(3)患者相談窓口の整備を義務付ける。 |
| ○ |
医療に関する相談等について、医療に対する国民の不安・疑問に応えるための相談窓口の整備を検討する((1)−I−(4)参照)。 |
| ○ |
医療関係職種の国家試験の出題基準における医療安全に関する事項の充実、教育研修方法の開発など、医療安全に関する教育研修の内容の明確化とその充実を図る。 |
| ○ |
本年7月設置した「医療に係る事故事例情報の取り扱いに関する検討部会」において、医療に係る事故事例をもとにした予防対策等を検討する。 |
(2) メディカル・フロンティア戦略の着実な推進
現状:
| ○ |
平成13年度から、働き盛りの国民にとっての二大死因であるがん及び心筋梗塞並びに要介護状態の大きな原因となる脳卒中、痴呆及び骨折について、その予防と治療成績の向上を果たすため、総合的な戦略である「メディカル・フロンティア戦略」を策定し、これを推進。 |
改革の方向:
| ○ |
国民にとって健康上の大きな不安要因である、がん、心筋梗塞(我が国の二大死因)、脳卒中、痴呆、骨折(要介護状態の大きな要因)について、予防・治療成績の向上を図り、国民が安心できる医療の実現を目指す。 |
| ○ |
このため、先端科学の研究を重点的に振興する等により、メディカル・フロンティア戦略において掲げられた戦略目標(がん患者の5年生存率の改善等)の達成を図る。 |
- (参考)「メディカル・フロンティア戦略の概要」
【戦略目標】
| ○ |
平成17年までに、次の戦略目標を達成する。
| ・ |
がん患者の5年生存率(治ゆ率)の20%改善。 |
| ・ |
心筋梗塞・脳卒中の死亡率の25%低減(年間5万人以上)。 |
| ・ |
自立している高齢者の割合を、5年後に90%程度に高め、疾病等により支援が必要な高齢者の増加を70万人程度減らす。 |
|
【これまでの取組み】
| ・ |
ゲノム科学・たんぱく質科学研究、再生医療研究に着手。 |
| ・ |
医薬基盤技術研究施設(仮称)の整備に着手するなど研究基盤の整備を推進。 |
| ・ |
地域がん診療拠点病院の指定等を通じた質の高いがん医療の均てん。 |
| ・ |
ドクターヘリの配備、心筋梗塞・脳卒中のための集中治療室の整備等を通じた心筋梗塞や脳卒中の救急治療体制の整備。 |
【今後の取組み】
| ・ |
疾患関連たんぱく質の解析など研究開発や研究基盤整備の一層の推進。 |
| ・ |
健康増進法を踏まえた予防対策及びその基礎となる研究の推進。 |
| ・ |
がん予防・検診研究センター(仮称)におけるがん予防法の研究、がん検診の技術開発等の推進。 |
| ・ |
国立長寿医療センター(仮称)における痴呆や骨粗しょう症等の総合的な研究及び診療の推進 等。 |
III 質の高い効率的な医療提供体制の構築:機能分化・重点化・効率化
| ○ |
国民に対し、質の高い医療を効率的に提供できる体制整備を進める。このため、病院病床について機能分化・重点化・効率化を進める。地域において必要な医療が充足される体制を確保する((3)参照)。 |
|
- (1) 医療機関の機能分化・重点化・効率化
現状:
| ○ |
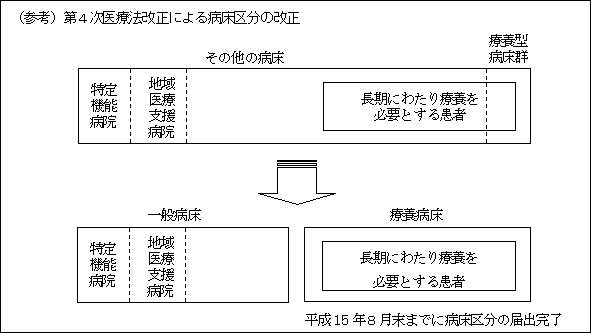
平成13年の医療法改正により、一般病床・療養病床の病床区分の届出(平成15年8月末まで)を義務化。これにより、高齢者等の長期療養に対応した病床については、これにふさわしい療養環境を確保。 |
| ○ |
平成10年4月より、地域のかかりつけ医機能を支援する地域医療支援病院を制度化。平成14年1月1日現在、39病院。 |
改革の方向:
〈一般病床と療養病床の病床区分の促進〉
| ○ |
病院による病床選択の状況を踏まえて、一般病床及び療養病床の新算定式の策定や医療計画の記載事項の拡充等を図る。 |
| ○ |
このため、平成15年のできるだけ早い時期に、医療計画の見直しについて検討会を立ち上げる。 |
〈病院病床の機能分化の促進〉
| ○ |
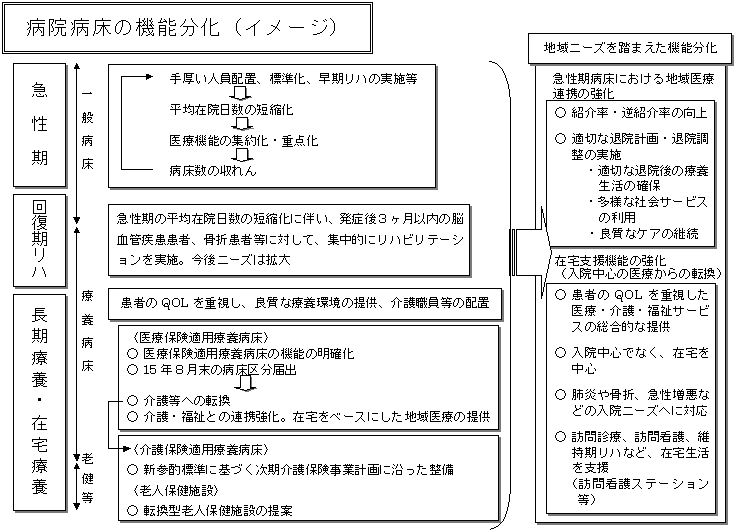
医療法に基づく医療機関の機能の明確化に加え、重点化・効率化の観点から、更に機能分化を推進する。
→ (別添「病院病床の機能分化(イメージ)」) |
| ○ |
「急性期」「回復期リハビリテーション」「長期療養」「地域(在宅)」「終末期」といった、患者が医療を受ける際のステージに応じ、患者にとって最もふさわしい医療が受けられるという観点に立って医療機能の明確化を進める。 |
〈病床機能の転換の促進〉
| ○ |
医療と介護の連携を進め、生活の質(Quality of Life: QOL)を重視した医療が提供されるようにする。このため、入院中心の施設から患者のニーズに幅広く対応することを目指した複合的な機能の施設や、介護機能を持った施設への転換を図る。 |
| ○ |
機能分化とこれに伴う病床の集約化の過程において、特に、医療機関が、病床の削減等を行いつつ、機能の特化・集約化を行うに際し、または、介護や在宅医療を含めた総合的な機能を持つ医療機関等への転換などを行うに際しての、効果的な方策等について調査・検討する。 |
〈病診連携・地域医療連携の促進〉
| ○ |
地域医療支援病院の承認要件である紹介率の見直しの検討も含め、その普及促進策を図る。 |
| ○ |
紹介率・逆紹介率の向上を図るとともに、入院診療計画(いわゆるクリティカルパス)等における適切な退院計画の作成、退院に向けた情報提供やサービス調整等により、入院期間の短縮と適切な退院後の療養生活の確保を図るなど、地域における医療連携を推進する。これにより、患者が訪問看護や多様な社会サービスを利用しながら、在宅等において継続的にケアを受けられることを目指す。 |
(2) 精神医療の充実
現状:
| ○ |
本年1月より、社会保障審議会障害者部会精神障害分会において、精神障害者の保健・医療・福祉の総合計画の策定検討を進めており、その中で、精神病床の機能分化、地域医療の確保等について検討。 |
改革の方向:
| ○ |
いわゆる「社会的入院者」約7万人の退院・社会復帰、精神病床の集約化と機能分化等について、精神障害分会で結論を得る。これを踏まえ、適切な精神医療の確保策を計画的に推進する。 |
(3) 医業経営の近代化・効率化
現状:
| ○ |
医療の経営の効率化等を検討するため、平成13年度に「これからの医業経営の在り方に関する検討会」を設置。検討結果に基づき、本年4月に医療法人の理事長要件を大幅に緩和。 |
改革の方向:
| ○ |
本年度末を目途に、医療法人制度の在り方、資金調達の多様化、企業経営ノウハウの導入など、医業経営の近代化・効率化方策について検討し、結論を得る。 |
IV 医療を担うマンパワーの確保・資質の向上
| ○ |
医療の質の向上と効率化を図るため、医療を担うマンパワーを確保するとともに、その資質の向上を図る。 |
| ○ |
特に、次代を担う医師・歯科医師の養成は重要な課題であり、医師・歯科医師臨床研修必修化へ適切に対応する。 |
|
- (1) 医師等の臨床研修必修化に向けた対応
現状:
| ○ |
現在、医師・歯科医師の臨床研修は努力義務とされ、医師の約9割、歯科医師の約6割が参加。 |
| ○ |
全ての医師・歯科医師が全人的な診療能力を修得し、診療に従事するために、医師法等の改正により、医師の臨床研修を平成16年度(歯科医師については平成18年度)から必修化。 |
| ○ |
現在の臨床研修は、多くが研修医の出身大学において専門医養成として行われており、幅広い診療能力の修得には不十分。また、処遇が不十分で研修に専念できない現状も指摘される。 |
| ○ |
本年5月、「医道審議会医師分科会医師臨床研修検討部会」が「中間とりまとめ(論点整理)」をまとめ、全ての医師が、アルバイトをせずに研修に専念できる環境を整備し、プライマリケアの基本的な診療能力を修得するとともに、医師としての人格を涵養すべきことを提言。 |
改革の方向:
| |
平成16年度の医師臨床研修必修化に向け、本年6月に設置した「新医師臨床研修制度検討ワーキンググループ」において、研修プログラム、施設基準等について具体的に検討し、この検討結果を踏まえて、改革を進めるとともに、費用面を含めた所要の環境整備を進める。 |
(2) 医療従事者の確保と資質の向上
現状:
| ○ |
医療従事者の国家試験は、毎年、試験委員により新規に作成。 |
| ○ |
良質の試験問題を恒常的に出題し、かつ、漏洩防止にも資するための方策として、医師、歯科医師、保健師、助産師、看護師試験について、プール制(試験問題をあらかじめ作成・蓄積しておき、その中から出題する方式)の導入が求められている。 |
| ○ |
医薬分業の進展や、医療の高度化・複雑化が進む中、医薬品の適正使用の推進や安全対策等における薬剤師の重要性が増しており、その資質向上が重要な課題。 |
改革の方向:
| ○ |
医師、歯科医師、保健師、助産師、看護師試験については、平成14年度から3年間で試験問題をプール(医師については約1万題)し、その中から出題を行う等、受験生の視点も踏まえつつ、国家試験の質の向上を目指す。医師国家試験の改善については、本年7月に設置した「医師国家試験改善検討委員会」において検討する。 |
| ○ |
歯科医師国家試験について、技術能力の質を担保する観点から、「技術能力評価等に関する検討会(仮称)」を本年度中に設置する。 |
| ○ |
養成施設の質の確保策、医療従事者の需給問題、養成課程における臨床実習のあり方等、医療従事者をめぐる問題について幅広く検討を行う。 |
| ○ |
薬剤師国家試験の受験資格等の見直し、実務実習の環境整備等、薬剤師の資質向上に向けた施策を検討し、医療の高度化・複雑化に対応できる人材を育成する。 |
(3) 看護の質の向上
現状:
| ○ |
医療の高度化・専門化が進むとともに、安全対策・院内感染防止の分野での看護師の役割が重要となる中、看護師の資質や技能の向上が課題。 |
| ○ |
約117万人の看護職員のうち、約42万人は准看護師という現状。 |
改革の方向:
| ○ |
看護職員の卒前の技術教育や卒後の研修の在り方、研修を適切に実施できる病院の在り方など、看護職員の技能向上のための施策を検討する。 |
| ○ |
看護師養成所2年課程通信制の弾力的な運用により、より多くの准看護師が看護師になれる道の拡大を図る。 |
| ○ |
医療の高度化・専門化に対応するため、専門性の高い看護師の育成を促進する。 |
V 環境の変化等に対応した医療の見直し
| ○ |
医療を取り巻く環境の変化、国民の意識の変化等を踏まえて、新たな時代にふさわしい看護の在り方、終末期医療の在り方を検討する。 |
|
- (1) 時代の要請に応じた看護の在り方の見直し
現状:
| ○ |
訪問看護ステーションが4,730カ所(平成12年9月現在)となるなど、在宅医療・ケアを支える体制が整備されつつあるが、医療ニーズの高い在宅患者の増大やターミナルケア等にみられるニーズの多様化の進行への対応が課題。 |
| ○ |
一方、看護師等の養成を行う学科を有する大学の数が今年度中に100を超えるなど、看護教育の充実・高度化が進行。 |
改革の方向:
| ○ |
本年5月に設置した「新たな看護のあり方に関する検討会」において、新たな時代にふさわしい看護の在り方について幅広く検討を行い、その検討結果を踏まえ、医師の包括指示と看護の質の向上等による在宅医療の一層の推進を図るための方策の検討、看護業務の範囲の見直し、明確化等を行う。 |
| ○ |
在宅医療の推進を図るため、訪問看護を担う人材の育成と定着の推進、訪問看護ステーションの未設置市町村への設置の促進等のための方策の検討を行う。 |
(2) 終末期医療の検討
現状:
| ○ |
過去2回(平成4年、9年)にわたり検討会を開催し、国民の意識調査を実施。また、診療報酬で緩和ケア病棟の評価等を実施。
今後の課題として、在宅での終末期医療、施設での終末期医療、患者の生前の意思表示の在り方等が指摘されている。 |
改革の方向:
| ○ |
「終末期医療の在り方検討会(仮称)」を早急に設置し、今年度から来年度にかけてあらためて国民の意識調査を行うとともに、本人の意思を尊重した望ましい終末期医療の在り方について幅広い見地から検討し、望ましい終末期医療の促進のためのマニュアル作成の支援、研修体制の整備など、必要な環境整備に努める。 |
VI 地域医療・生命の世紀の医療を支える基盤の整備
| ○ |
情報化への対応、地域医療の確保、生命の世紀に向けての研究開発等、公的に基盤整備を行う必要が高い分野について、基盤整備を推進する。 |
|
- (1) 情報化・情報提供の基盤整備
現状:
| ○ |
医療に関する情報提供を進めるためには、各医療機関に広く共通の情報基盤が存在することが有効かつ不可欠であるが、医療の情報化は未だ創成期の状態。 |
| ○ |
このため、用語・コードの標準化に取り組むとともに、本年6月に、電子カルテ等の標準病名コードとレセプトの電算処理に係る傷病名コードの整合性を図った。 |
| ○ |
平成13年度に関係省庁間で、病院の情報システムの標準化に取り組むことで合意。 |
| ○ |
診療報酬上、適切なカルテの管理体制、国際疾病分類に基づいた情報管理体制を評価。 |
改革の方向:
| ○ |
用語・コードの標準化については、現在まで、病名、手術・処置名、医薬品、医療材料、臨床検査について完成しており、さらに、平成15年度中に、看護用語・行為等の残り5分野を完成させる。 |
| ○ |
電子カルテシステム等の導入に対する補助について、標準化された用語・コードの採用を補助要件とするなど、標準化された用語・コードの普及を推進する。 |
| ○ |
医療に関する情報を電子的に交換するための基盤整備を推進する。特に、セキュリティを確保するため、患者情報にアクセスする資格を認証するシステム(電子認証システム)構築へ向けての検討を行う。 |
(2) 電子カルテ、レセプト電算処理等医療におけるIT化の推進
現状:
| ○ |
平成13年12月に、「保健医療分野の情報化にむけてのグランドデザイン」を公表し、電子カルテ、レセプト電子請求の普及目標★を設定。
| ★ |
電子カルテ:2次医療圏に少なくとも1施設(平成16年度まで)、全国の診療所の6割以上、400床以上の病院の6割以上(平成18年度まで)
レセプト電算処理システム:全国の病院レセプトの5割以上(平成16年度まで)、全国の病院レセプトの7割以上(平成18年度まで) |
|
改革の方向:
| ○ |
複数医療機関でのスムーズなデータの交換による連携や、在宅・遠隔地等における医療の提供を推進するとともに、医療における比較可能な客観的情報を創出するため、電子カルテの導入等、医療におけるIT化を引き続き積極的に推進する。 |
| ○ |
また、電子カルテシステムをはじめとした医療のIT化は、医療機関にとって必然の流れとなっており、その導入促進に向けた支援措置等を講ずる。 |
| ○ |
レセプト電算処理の推進等による審査支払業務の効率化を進めるほか、産業界との協力の下、標準的電子カルテシステムの開発を進めるなど、情報化に向けた基盤整備を推進する。 |
(3) 地域における必要な医療提供の確保
現状:
(救急医療)
| ○ |
一次・二次・三次からなる救急医療体制を確保。本年度から小児救急医療拠点病院を新たに整備するなど、小児救急医療の拡充に努力。また、精神科救急医療システム整備を推進。 |
| ○ |
本年4月に「救急救命士の業務のあり方等に関する検討会」を設置し、救急救命士の業務拡大を行うとした場合に必要とされる諸条件等について検討中。 |
| ○ |
現行の救命救急センターは、広域をカバーし相当の搬送時間を要することから、搬送時間を短縮して救命率の向上を図る必要がある。 |
(小児医療)
| ○ |
少子化が進行する中、安心して子供を産み、健やかに育てる基盤の整備が必要であるが、小児医療の不採算性や小児科医の高齢化等に伴う小児医療体制の脆弱化への対応が課題。 |
(その他)
| ○ |
平成13年度に「へき地医療支援機構」など新たな施策を盛り込んだ「第9次へき地保健医療計画」を策定。 |
| ○ |
医療提供全体における公的医療機関の役割について、時代の変化の中で、その在り方が課題となっている。 |
改革の方向:
(救急医療)
| ○ |
救急救命士の業務について、本年中を目途に検討会の結論を得て見直しを図る。 |
| ○ |
救命救急センター不足地域(救急医の確保が困難な地域)における設置促進策として、新型救命救急センターを創設するなど、救命救急センターの設置促進を図る。 |
| ○ |
精神科救急医療システムの充実を図る。 |
(小児医療)
| ○ |
小児・周産期医療の先導的役割を担う国立成育医療センターの取組の推進、小児救急医療体制やハイリスクの出産に対応できる周産期医療ネットワークの整備などにより、地域における小児医療提供体制の充実を図る。 |
(その他)
| ○ |
「第9次へき地保健医療計画」に沿った必要な施策の推進等を図る。 |
| ○ |
地域における公的医療機関の役割も踏まえた医療機関の機能分担、連携を促進する。 |
(4) がん対策の推進
現状:
| ○ |
これまでも、がんの診断、治療等に関する研究を推進してきたが、がんは依然として我が国の死因の第1位。 |
| ○ |
また、がん治療成績の指標(がん患者の5年生存率等)に医療機関の間でばらつきがあるなど、国民が等しく質の高いがん治療を受けているかどうかわからない状況。 |
| ○ |
このため、我が国に多いがん(肺がん、胃がん、大腸がん、肝がん、乳がん等)について、地域住民が日常生活を送る圏域でがん治療を受けることができる体制を確保するため、二次医療圏に1か所程度を目安に「地域がん診療拠点病院」を指定し、質の高いがん医療の全国的な均てんを図ることとしている。 |
| ○ |
平成13年度において、5医療機関を「地域がん診療拠点病院」として指定。 |
改革の方向:
| ○ |
「地域がん診療拠点病院」の整備を進め、
| (1) |
がん医療に関する情報提供の推進 |
| (2) |
「地域がん診療拠点病院」を中核とする地域の医療機関との密接な連携体制の構築 |
| (3) |
地域においてがん診療に従事する医師等に対し、最新の医療技術や知識の習得等を行う研修の機会の提供 |
| (4) |
こうした取組を通じた、継続的に全人的な質の高いがん医療を地域において提供する体制の確保 |
を行う。 |
(5) ナショナルセンターの整備
現状:
| ○ |
がん、循環器病、成育医療等、国の医療政策上特に重要な分野において、国立医療機関としての役割を果たすべく、高度先駆的医療の実施、治療法の研究・開発、医療従事者の研修等を一体的に行う我が国の中核的医療機関として、現在、5つのナショナルセンター(国立がんセンター、国立循環器病センター、国立精神・神経センター、国立国際医療センター、国立成育医療センター)を設置。 |
改革の方向:
| ○ |
高齢化の進展に伴い、高齢者に特有な疾病(痴呆、骨粗しょう症等)に関する高度先駆的医療の実施・研究体制等を充実するため、6つ目のナショナルセンターとして、国立長寿医療センター(仮称)を平成15年度に設置(予定)。 |
| ○ |
メディカル・フロンティア戦略の推進、小児・母性医療の充実等、我が国の医療政策上の課題に適切に対応し、引き続きその先導的役割を果たしていく。 |
(6) 新しい医療技術の開発促進(テーラーメイド医療、ゲノム創薬、バイオテクノロジー)
現状:
| ○ |
「生命の世紀」とも言われる21世紀は、2001年に人類の生命の設計図であるヒトゲノムの概要が解読され、バイオテクノロジーが一層進展するとともに、遺伝子情報に基づく創薬(「ゲノム創薬」)等の実用化分野での研究開発が進んでいる。また、ナノテクノロジーを応用した医療(ナノメディシン)、再生医療、細胞治療などさらに新しい医療技術の開発も進んでいる。 |
| ○ |
こうした技術革新が進むと、副作用が少なく非侵襲・低侵襲の医薬品・医療機器が開発されるとともに、遺伝子検査で投薬適性を判断し投薬を行う「テーラーメイド医療」の世界が実現することが期待されており、再生医療や細胞治療とともに、医療を大きく変革する可能性を秘めている。 |
改革の方向:
| ○ |
効果を最大限に発揮しながら副作用を最小限に止める治療薬の提供など、個々の患者の病気の状態や体質に最もあった診断・治療等の実現に向けて、疾患関連タンパク質解析プロジェクト(プロテオーム・ファクトリー)、身体的機能・補助・代替機器開発プロジェクト、国立試験研究機関等の研究成果の民間企業への技術移転、治験活性化プロジェクト等を進める。 |
(7) 医薬品・医療機器産業の国際競争力の強化
現状:
| ○ |
本年4月に、医薬品産業の国際競争力の強化と魅力的な創薬環境の実現を目的として、「医薬品産業ビジョン(案)」を公表。5月、6月に「医薬品産業ビジョン案に関する懇談会」において関係者の意見を聴取。 |
| ○ |
医療機器については、8月に「我が国の医療機器産業の国際競争力の現状と今後の課題に関する研究会」が報告書を公表。 |
改革の方向:
| ○ |
医薬品については、関係者の意見を踏まえ、8月末に「医薬品産業ビジョン」を確定するとともに、同ビジョンの中に盛り込んだアクションプランの着実な実行を図る。 |
| ○ |
医療機器についても、本年末を目途に「医療機器産業ビジョン(仮称)」を策定する。 |
| ○ |
当面の具体策としては、文部科学省と連携し、ナショナルセンター、特定機能病院、臨床研修指定病院等の複数の医療機関からなる大規模治験ネットワークの構築や治験コーディネーターの増員等を含む「全国治験活性化3カ年計画」を策定する。 |
(参考)
| 「21世紀の医療提供の姿」のイメージ(平成13年9月25日公表) |
(将来像のイメージの概要)
○患者の視点の尊重と自己責任
○情報提供のための環境整備
○質の高い効率的な医療の提供
○医療の質の向上
○地域医療の確保、医療の情報化等 |
┐
|
|
|
|
|
|
|
|
|
|
|
|
┘ |
→ |
|
|
| ○ |
優先10疾患について診療ガイドラインを作成(平成13年度) |
| ○ |
広告規制の緩和(本年4月) |
| ○ |
「保健医療分野の情報化にむけてのグランドデザイン」の公表(平成13年12月) |
| ○ |
電子カルテシステム・レセプト電算処理システムの普及目標設定(平成13年12月) |
| ○ |
カルテの外部保存を認める規制緩和の実施(本年3月) |
| ○ |
「医療安全推進総合対策」の公表(本年4月) |
| ○ |
小児救急医療拠点病院の整備(平成14年度予算) |
| ○ |
医療法人の理事長要件の見直し(本年4月) |
| ○ |
「医薬品産業ビジョン(案)」の公表(本年4月) |
 Top Page
へ戻る
Top Page
へ戻る
2003年12月09日

